Introducción al asma inducido por el ejercicio
El asma inducido por el ejercicio (AIE), puede definirse como una obstrucción aguda y reversible de las vías aéreas respiratorias precipitada por el ejercicio. En algunos pacientes se presenta como una alteración aislada (sólo el ejercicio les produce broncoespasmo), pero lo normal es que se dé como una entidad asociada a otras formas clínicas de asma (alérgico o no alérgico). El desencadenante es la hiperventilación durante el ejercicio que produce una deshidratación y por tanto una hisperosmolaridad intracelular en las vías aéreas lo que conduce a una liberación de mediadores mastocitarios y daño en la mucosa de las vías aéreas. De hecho la hiperventilación voluntaria o el ejercicio en ambiente frío y seco provoca en estos pacientes intenso AIE, que puede evitarse respirando aire cálido (37º C) y húmedo (100%). Diversas sustancias proinflamatorias de acción rápida tales como los cistenil leucotrienos son liberadas de los mastocitos de las vías aéreas por el aire frío y seco dando lugar al broncoespasmo. También se liberan prostraglandinas broncodilatadoras de acción lenta que dan lugar a un periodo refractario (ver más adelante). Puede observarse tras el ejercicio, incremento de eosinófilos en esputo y sangre, aumento de la triptasa sérica y elevación del FENO.
Manifestaciones Clínicas del asma inducido por el ejercicio
El AIE es muy común en pacientes asmáticos jóvenes y activos alcanzando una incidencia del 50% de los atletas en algunas comunicaciones. A pesar de ello suele no ser reconocido por los pacientes y médicos (muchos atletas de élite han tenido AIE años antes de que éste le fuera diagnosticado y adecuadamente controlado). Los síntomas varían desde ligera opresión torácica y tos a sibilancias importantes y disnea.
Normalmente estos síntomas se inician al cabo de 1 y 10 minutos del postesfuerzo siendo máximos entre los 3 a 15 minutos y produciéndose una recuperación espontánea entre los 20 a 90 minutos del postesfuerzo, apareciendo seguidamente un período refractario de 2 a 4 horas, durante los cuales nuevos ejercicios no desencadenan respuesta broncoespástica. En algunos casos se añade, además, una respuesta tardía, caracterizada por una recidiva de la obstrucción bronquial (en general más leve que la respuesta inmediata) al cabo de 4 a 10 horas del esfuerzo. La intensidad del AIE es proporcional al grado de actividad y duración del ejercicio. El ejercicio intermitente aunque sea intenso (por ejemplo intervalos de ejercicio de medio minuto) no suele causar síntomas, siendo por el contrario el ejercicio aeróbico prolongado (más de 6 minutos) el más nocivo tal como la carrera de semifondo. Hay que destacar que la natación es el deporte mejor tolerado por estos pacientes.
En condiciones basales la inhalación de aire frío o simplemente la hiperventilación (por ej.: con la risa) también puede desencadenarles broncoespasmo.

Diagnóstico del asma inducido por el ejercicio
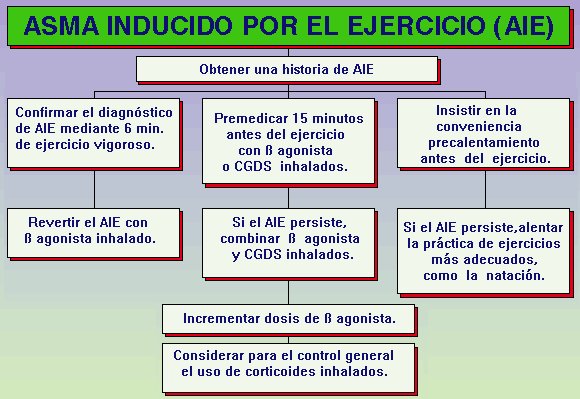
• Ante una historia sugestiva, debe hacerse inicialmente una espirometría basal yun test de broncodilatación (TBD), si este es positivo (incremento >12%), considerar que es un asma bronquial que simplemente se agudiza con el ejercicio. No obstante si el TBD es negativo debe realizarse en otro día diferente (sin previa inhalación de beta2-agonistas) un test de esfuerzo (TE), que es una prueba de provocación mediante el ejercicio (Fig. 56), la cual nos permite determinar cuantitativamente el grado de AIE , así como la utilidad profiláctica de varios medicamentos. Esta puede realizarse en nuestro centro. Consiste en correr durante 6 minutos, con una intensidad suficiente para conseguir una FC > 80% de la FCME, habitualmente unos 160-170 LPM.
Para valorar el grado de broncoconstricción puede utilizarse un espirómetro a intervalos de 5 minutos durante 30 minutos. Tras el esfuerzo, una caída del FEV1 > del 11% con respecto el basal (antes del ejercicio) es positivo. La prueba de ejercicio no se debe realizar en pacientes asmáticos que presenten disnea antes de iniciar la prueba ni en cardiópatas y debe tenerse disponible oxígeno, ß-2 agonistas en aerosol y adrenalina, ya que ocasionalmente puede inducir intenso broncoespasmo. Si ésta es negativa, puede repetirse el test con un espirómetro portatil en el campo deportivo y con el ejerccio que el paciente identifica como asmógeno.
• La provocación inhalativa con polvo de manitol (que produce hiperosmolaridad celular en las vías aéreas), resulta ser también específica, segura y eficaz para llegar al diagnóstico e igualmente está disponibles en nuestra Clínica.
• El test de metacolina al igual el TBD nos permite saber si tiene asma, pero no si éste se desencadenado por el ejercicio.
• El test de Hperventilación Voluntaria Eucápnica consiste en hiperventilar durante 6 minutos a través de una mascarilla aire enriquezido en CO2 (5%) para evitar hipocapnia y muy seco (HR 1%) en lugar del 30-40% HR ambiental (en Madrid), lo que convierte a este test en el más sensible de todos para detectar AIE, especialmente entre los atletas de élite.
Una historia clínica compatible junto con la positividad de alguno de los tests anteriores, es suficiente para que el diágnostico de asma sea aceptado por el Comité Olímpico Internacional.
El diagnóstico diferencial debe hacerse con la OCFA, ciertas enfermedades neuromusculares y la Disfunción de Cuerdas Vocales inducida por el ejercicio (se observa con el fibrorinolaringoscopio oclusión inspiratoria de las cuerdas vocales tras el ejercicio).
Tratamiento contra el asma inducido por el ejercicio
Debe estimularse al niño para que realice actividades deportivas especialmente aquéllas mejor toleradas tales como la natación y juegos intermitentes (para más información ver guía para los pacientes, la AIE).
El salbutamol 2 inhalaciones 15 minutos antes de hacer el ejercicio (partido, gimnasia) suele ser suficiente. (Estas inhalaciones pueden omitirse si en las 4 horas previas ha inhalado salmeterol).
El tratamiento de fondo del AIE consiste en reducir la inflamación de las vías aéreas mediante el tratamiento crónico con CGDS , nedocromil o corticoides en aerosol, (budesonida, fluticasona o beclometasona), siendo los más eficaces éstos últimos. Si bien los corticoides en aerosol no ofrecen protección inmediata en el AIE , por el contrario a las 4 semanas de su uso diario ya se objetiva una disminución de la hiperreactividad bronquial, de los requerimientos de ß-2 agonistas y un aumento en el umbral de ejercicio necesario para inducir síntomas. Los corticoides inhalados por tanto es una buena opción para los pacientes con AIE, que tengan síntomas más de 2 veces por semana.
Si a pesar de los corticoide inhalados, el paciente sigue teniendo síntomas de AIE, farmacológicamente la forma más simple de proteger al paciente es añadir al tratameinto agonistas ß-2 selectivos, por ej.: salbutamol o CGDS o Nedocromil por inhalación unos 15 minutos antes de realizar el ejercicio. Los ß-2 agonistas son más efectivos y de mayor duración, pero la técnica de aspiración debe ser correcta. La protección dura 2 horas con el salbutamol, 1,5 horas con el CGDS y 4 horas con la asociación salbutamol-CGDS . El salbutamol también es capaz de suprimir el broncoespasmo una vez ya instaurado, el CGDS, no.
El salmeterol es un ß-2 agonista de acción prolongada por vía inhalatoria, que ofrece una protección contra el AIE más duradera que el salbutamol (inicialmente hasta 12 horas). El problema es que tras 1 semana de uso diario, si bien la protección inmediata (a los 30 minutos de la inhalación) persiste igual, por el contrario la protección a las 9 horas de la inhalación no difiere de la del placebo. Por ello debe aconsejarse tomar 2 inhalaciones 30 minutos antes del ejercicio y si el ejercicio se prolonga, repetir otras dos dosis a las 4-5 horas. Si el control sigue siendo inadecuado debe de aumentarse la medicación de fondo (corticoides inhalados).
El montelukast es una fármaco antagonista de los receptores de los leucotrienos y ha demostrado ser eficaz para el AIE. Su protección contra el AIE dura de 20-24 horas y no parece disminuir su eficacia con su uso continuado. Su desventajas son una menor eficacia que el los medicamentos inhalados y una respuesta en sólo 2 de cada 3 pacientes (es necesario advertir al paciente de la posible falta de respuesta, para hacer una correcta selección de los que pueden beneficiarse de este fármaco).
El bromuro de ipratropio puede ser útil en algunos pacientes.
No es infrecuente personalizar con combinaciones de 2, 3 o 4 medicaciones, cada paciente requiere la suya.
Advertencias para pacientes con asma inducido por el ejercicio: Su asma puede agudizarse con el ejercicio físico (en general en los 5-20 minutos siguientes al cese del mismo). Este se produce por la respiración rápida y continuada de aire seco y frío, siendo, por tanto, los deportes peor tolerados aquéllos que exigen un esfuerzo continuado y que se realizan al aire libre.
Guía para prevenir su asma inducido por el ejercicio:
• Tome 2 inhalaciones de su inhalador broncodilatador 15 minutos antes de hacer el ejercicio (partido, gimnasia). (Estas inhalaciones pueden omitirse si en las 4 horas previas ha inhalado salmeterol).
• Realice ejercicios de calentamiento durante 10-15 minutos, progresando lentamente de menor a mayor intensidad. Si durante el calentamiento tiene asma, tome 2 inhalaciones de su inhalador, espere unos 3-5 minutos a que los síntomas desaparezcan y siga realizando el calentamiento.
• Seleccione un deporte adecuado. A continuación se mencionan algunos de mejor a peor para el asma: natación*, kárate judo, ciclismo de paseo, esquí de descenso, baloncesto, fútbol, ciclismo de competición, esquí de fondo. No obstante, el único deporte que puede resultar peligroso en las personas con asma moderado o grave es el submarinismo, pues durante el ascenso a la superficie, la salida del aire de los pulmones puede verse impedida por pequeños tapones de moco (frecuente en los asmáticos), produciendo distensión y rotura de los alvéolos, que pueden conducir al ahogamiento del submarinista.
• Procure respirar por la nariz y no por la boca. Si presenta obstrucción nasal con frecuencia, debe referirlo a su médico.
• Una vez acabada la actividad deportiva (por ej. el partido o la carrera), haga un descenso gradual (y no abrupto) del ejercicio (por ejemplo mediante el jogging durante 10 min).
• Evite temporalmente hacer ejercicio en caso de:
- Estar acatarrado
- Contaminación atmosférica
- Durante la estación en caso de ser alérgico a los pólene
• No debe entender esta enfermedad como un impedimento para realizar actividades gimnásticas o deportivas. Recuerde que en los Juegos Olímpicos de los Angeles (1984), tan sólo en el equipo de EE.UU. hubo 67 atletas que tenían asma inducido por el ejercicio, de los cuales 38 de ellos consiguieron medallas.
* La natación es mejor hacerla en agua no clorada (el cloro puede aumentar la hiperreactividad bronquial y es ciliotóxico). Existen piscinas de agua salada o desinfectadas con ozono. No obstante para que el cloro sea un problema para el asma, es necesario permanecer en la piscina mucho tiempo (deportistas de élite), no observándose que su uso recreacional incremente el asma en los niños.