Introducción al asma extrínseco perenne
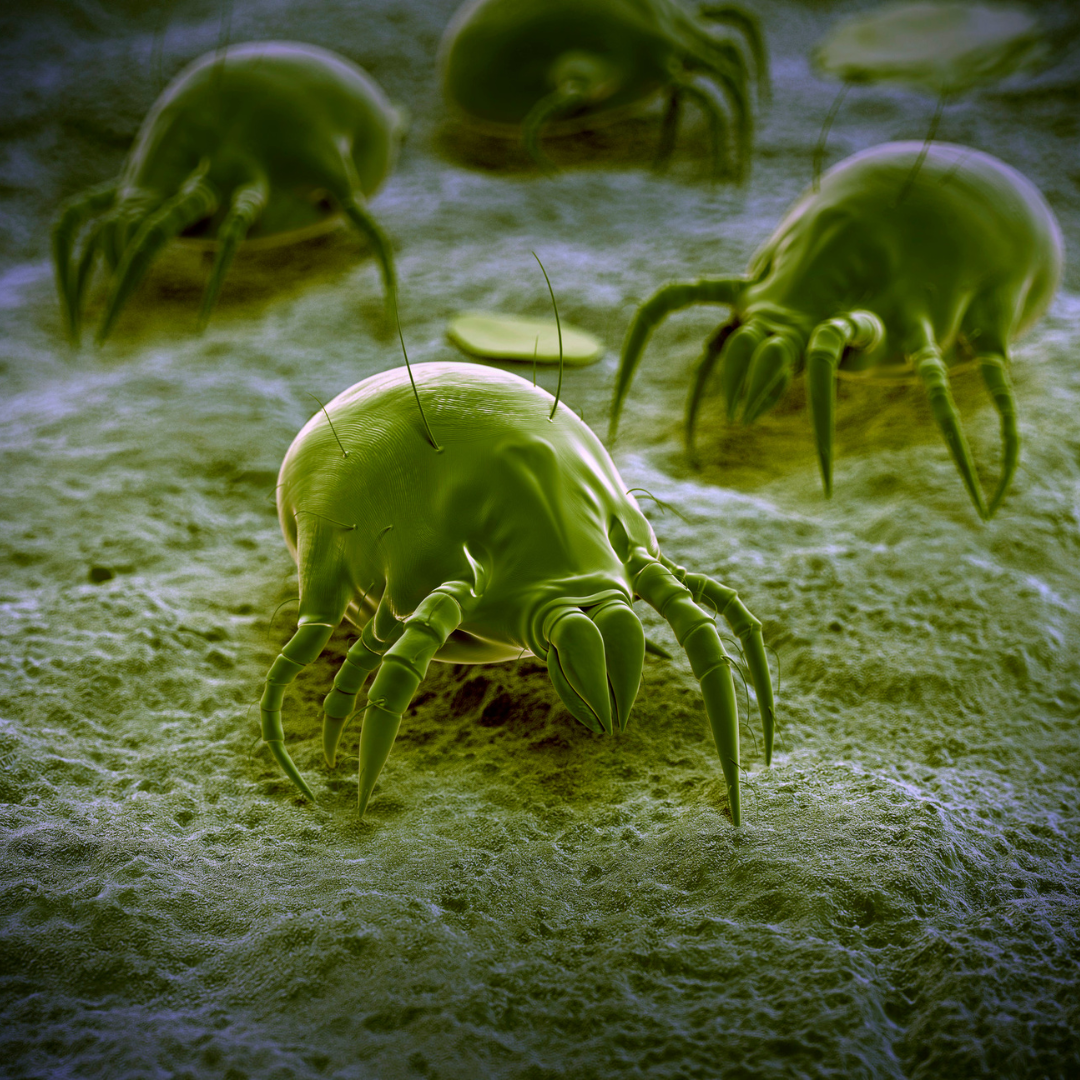
Se denomina asma extrínseco perenne, al tipo de asma que es producido por una reacción de hipersensibilidad de tipo inmediato a alergenos que se encuentran de forma habitual en el medio ambiente del paciente. Los ácaros del polvo doméstico (Fig. 8) (D. pteronyssinus y D. farinae ) están incriminados en el 63% de los asmas vistos en las consultas de alergia.
Estos microscópicos arácnidos se encuentran a centenares por gramo de polvo doméstico de la mayoría de las casas. Los alergenos, se encuentran principalmente en sus partículas fecales, que una vez aerosolizadas, contaminan la atmósfera interior de las viviendas. Su multiplicación se ve favorecida por la humedad del aire, siendo mayor el contenido de ácaros en las casas antiguas (mayor humedad) y en los lugares costeros.
Los animales domésticos dan lugar al 17% de los asmas, procediendo los alergenos de la caspa y saliva (gatos, perros) o bien de la orina (roedores) de los mismos. Por último algunas especies de hongos ambientales (Fig. 9) (Alternaria, Aspergillus, Cladosporium, Penicillium) y cucarachas pueden también actuar como fuentes de alergenos inhalantes. Menos frecuentemente, la ingestión o inhalación de algunos alimentos (frutos secos, huevos, leche, pescado, legumbres) pueden ser los agentes causales, aunque esto es poco frecuente después de los 2 años de edad.
Manifestaciones Clínicas del asma extrínseco perenne
La edad de comienzo suele ser en la infancia y juventud siendo menos frecuente pasados los 35 años. Los síntomas son perennes y consisten en crisis recortadas de tos, opresión torácica y disnea con sibilancias. Estos pueden darse todos juntos o bien de forma aislada (tos) y en general se desencadenan a los pocos minutos de la exposición a los alergenos (respuesta inmediata). En otras ocasiones los síntomas pueden tardar en aparecer unas 4-8 horas tras la exposición (respuesta tardía), dificultando así al paciente la identificación del agente responsable. Es común que presenten prurito nasal y otros síntomas de rinitis (consultar Rinitis Alérgica Perenne en la opción Enfermedades) y en general si el asma no es muy severo estos suelen permanecer asintomáticos en las intercrisis, aunque a veces éstas pueden durar varios días.
Si la sensibilización es a los ácaros, los pacientes suelen empeorar al exponerse al polvo doméstico (al entrar en la casa, al barrer, sacudir las alfombras, hacer la cama), al desplazarse a lugares costeros (mayor contenido de ácaros en el polvo). Si la sensibilización es a los epitelios, el paciente empeora con el contacto con los animales (al entrar en casas donde habiten animales, en cuadras). Debido a su hiperreactividad bronquial, también los estímulos inespecíficos (humo del tabaco, sprays, olores de pintura) así como las infecciones respiratorias pueden desencadenarles crisis de broncoespasmo.
En las intercrisis la auscultación pulmonar es normal o bien pueden escucharse sibilancias espiratorias con la hiperventilación forzada. La rinoscopia puede darnos signos de rinitis alérgica y la piel puede presentar estigmas de dermatitis atópica, especialmente en los más jóvenes. Es frecuente encontrar una historia personal y/o familiar de atopia y una buena respuesta al CGDS . El diagnóstico diferencial debe realizarse principalmente con el asma intrínseco.
Diagnóstico del asma extrínseco perenne
Es necesario confirmar que existe una obstrucción reversible de las vías aéreas. Si en el momento de la exploración está sintomático, esto puede objetivarse mediante una espirometría antes y 20 minutos después de la inhalación de un ß-2 agonista selectivo (salbutamol), un incremento del VEMS > 12% resulta positivo. Si por el contrario el paciente presenta un examen físico y un test de función pulmonar normal, la administración de bajas concentraciones de metacolina mediante inhalación nos puede demostrar la presencia de una hiperreactividad inespecífica de las vías aéreas.
La presencia de una eosinofilia en esputo > 20% y/o una FENO > 20 ppb es un dato de gran utilidad para apoyar que se trata de un asma. El diagnóstico de extrínseco viene dado por unas pruebas cutáneas positivas a uno o más alergenos y una historia clínica compatible. En caso de no poder realizarse test cutáneo puede detectarse IgE sérica específica + contra el o los agentes responsables mediante técnica de RAST, ELISA o CAP . Por último en casos dudosos puede corroborarse el diagnóstico mediante una provocación bronquial específica con el alergeno sospechoso (sólo por personal entrenado y con medios de reanimación disponibles). La radiología de tórax es normal o bien puede presentar una hiperinsuflación.
Tratamiento contra el asma extrínseco perenne

Lo primero es disminuir o evitar (si es posible) la fuente de alergenos responsables del medio ambiente del paciente. Si son los epitelios, se debe rigurosamente prohibir la presencia de animales dentro de la casa. Los pacientes alérgicos a los ácaros deben reducir a lo imprescindible la decoración de su dormitorio evitando todos los receptáculos que puedan acumular polvo (quitar las alfombras y sustituir el sillón de tela por uno de piel). Es conveniente una buena ventilación y limpieza de la casa (mientras se hace debe permanecer fuera) y la utilización de fundas especiales antiácaros para el colchón (cuyo interior es el lugar de la vivienda más contaminado por ácaros). Si la humedad media del interior de la casa es > 55%, es útil la instalación de deshumidificadores.
El tratamiento medicamentoso del asma inducido por alergenos debe realizarse en función de la frecuencia, severidad y morbilidad de los ataques asmáticos (consultar Asma Bronquial en la opción Conceptos Básicos).
Los ataques esporádicos y leves pueden ser rápidamente remitidos o controlados mediante la inhalación de un agonista ß-2 selectivo tal como el salbutamol o terbutalina los cuales inhiben la contracción del músculo liso, por lo que el paciente debe llevar siempre el inhalador consigo.
Para muchos pacientes el cromoglicato disódico (CGDS) (Fig. 14) inhalado o el nedocromil sódico son también unos excelentes inhibidores de los ataques asmáticos inducidos por alergenos. Presumiblemente éstos actúan por inhibición de la liberación de mediadores químicos procedentes de los mastocitos pulmonares. La inhalación de 20 mg de CGDS aproximadamente 30 minutos antes de exponerse a alergenos predecibles (por ej. gatos en la casa de un amigo o familiares) en general ofrece una buena protección, no obstante no es broncodilatador, por lo cual no debe emplearse para el tratamiento de las agudizaciones del asma.
Los pacientes con síntomas leves pero frecuentes (> 2 veces por semana) deben realizar un tratamiento profiláctico de forma regular. El CGDS inhalado 20 mg 3-4 veces al día- o el nedocromil sódico 4 mg 2-4 veces al día, suele ser suficiente en muchos casos, aunque su respuesta puede tardar en aparecer hasta 30 días desde el inicio del tratamiento. No obstante resultan más eficaces los corticoides en aerosol mediante preparados de beclometasona, budesonida o fluticasona a dosis de 100-500 mcg cada 12 horas. A estas dosis no producen depresión del eje hipotálamo-hipofisario ni otros efectos colaterales de importancia, excepto ocasionales candidiasis faríngeas y/o disfonías que responden bien al tratamiento con nistatina y reposo de la voz respectivamente, sin que en general requieran la suspensión del tratamiento.
El uso de espaciadores, una buena técnica de inhalación y el reparto de la dosis diaria en sólo 2 tomas es útil para evitar estas complicaciones de los corticoides inhalados.
Si con dosis moderadas de corticoides (por ejemplo propionato de fluticasona 500 µg/día en adultos o 250 mcg en niños) no se consigue un adecuado control, entonces se puede añadir salmeterol o montelukast
• En el 70% de los pacientes la opción más eficaz es añadir al tratamiento un ß agonista inhalado de acción prolongada tal como el salmeterol 50 µg cada 12 horas, en este caso es esencial usar inhaladores mixtos que contienen ambos medicamentos, por ejemplo el seretide (fluticasona más salmeterol), lo que mejora su cumplimentación y seguridad.
• Por el contrario en el 30% restante es más eficaz añadir al corticoide inhalado un antileucotrieno, tal como el montelukast 10 mg/día.
• En ambos casos, siempre debe verificarse de forma individual su eficacia (lo que es eficaz para un paciente puede que no lo sea para otro). El montelukast no conveniene asociarlo a la inmunoterapia, en un estudio se observó que disminuía su eficacia. El salmeterol puede incrementar el riesgo de mortalidad por asma, que aunque es pequeño, obliga a discontinuar el salmeterol tan pronto como sea posible.
Si la respuesta sigue siendo insuficiente, pueden aumentarse en los adultos los corticoides inhalados hasta un máximo de 2000 µg/día (1000 µg fluticasona), repartidos en 2-4 tomas.

Si la respuesta sigue siendo insuficiente puede añadirse un preparado de teofilina retard 2 veces al día. Las dosis deben ser suficientes como para mantener unos niveles plasmáticos entre 5-15 mcg/ml de teofilina. Los agonistas ß-2 orales pueden ser útiles en algunos de estos pacientes, aunque su uso se ve limitado debido a que producen temblor como efecto secundario. La adición de bromuro de ipratropio (2-4 inhal/4 veces) o tiatropio (1 cápsula inhalada 1 vez al día) puede ofrecer una broncodilatación adicional, especialmente en los pacientes más ancianos y/o con un componente de obstrucción crónica no reversible al flujo aéreo.
El asma debilitante crónico y severo raramente puede ser atribuido estrictamente a alergenos, esto puede ocurrir no obstante en el asma de los panaderos (harina de cereales), en veterinarios (epitelios de animales) y en algunos otros casos de exposición crónica a alergenos vinculados a la ocupación (consultar Asma Ocupacional en la opción Enfermedades). Apenas un 25% de las hospitalizaciones por asma severo puede ser atribuida a la alergia, siendo en su mayoría asmas no alérgicos con o sin intolerancia a la aspirina (consultar Asma Intrínseco en la opción Enfermedades) . No obstante aquellos pacientes insuficientemente controlados con las medidas anteriores deben recibir un tratamiento con esteroides sistémicos. Estos actúan por su potente acción antiinflamatoria y por aumentar la sensibilidad del músculo liso a los ß agonistas, favoreciendo así la broncodilatación.
Durante las exacerbaciones son preferidas las formas orales de vida media corta (por ej.: prednisona 40-60 mg durante 5-7 días); si se requiere un tratamiento más largo es recomendable no suspender abruptamente los esteroides (hacer una pauta descendente de 12-21 días).
Para los tratamientos crónicos se utilizan también preferentemente las formas orales en una sola toma en el desayuno y días alternos, con la dosis mínima capaz de mantener estable al paciente.
Los anticuerpos monoclonales contra la IgE (Xolair) son capaces de reducir hasta la mitad el número de agudizaciones asmáticas. Su indicación es en pacientes >12 años con asma grave, IgE mediado (alérgico) y que no se controla adecuadamente con corticoides inhalados. Se administra mediante inyecciones subcutáneas cada 2-4 semanas (dependiendo de los niveles de IgE). Su principal inconveniente es el precio (cada vial de 150 mg. cuesta 150 euros).
La inmunoterapia es eficaz en los asmas leves o moderados (ver)
Seguimiento: Consultar Rinitis Perenne y Asma Intrínseco en la opción Enfermedades.
Advertencias a Pacientes Alérgicos a los Ácaros
Acaros (Polvo Doméstico ): Los ácaros son arácnidos, más pequeños que la punta de un alfiler y que se encuentran por decenas a centenas por cada gramo de polvo doméstico de la mayoría de las casas. Los ácaros se multiplican con facilidad en los ambientes húmedos y cálidos, y especialmente en el interior del colchón donde abunda su comida favorita, las escamas de piel humana. También se encuentran en los muebles tapizados, sillones, cojines, ropa, libros, cortinas, etc.
Las pequeñas partículas procedentes del cuerpo y restos fecales de los ácaros quedan en suspensión en el aire de la casa y al ser respirados producen en pacientes como Ud. (alérgicos a los ácaros) síntomas de rinitis y/o asma. Para un mejor control de su enfermedad, es útil que siga unas medidas de desacarización (en orden de importancia):
• Compruebe la humedad relativa del aire de su vivienda mediante un higrómetro, (puede encontrarlo en ópticas o grandes almacenes). Si ésta es superior al 60% (frecuentes en residencias costeras, sótanos, casas antiguas), es muy probable que el contenido de ácaros sea alto ya que la humedad favorece mucho su proliferación. En tal caso la medida más eficaz es colocar un deshumidificador (por ej. en el dormitorio), para conseguir una humedad < 50%, (su precio en el comercio es similar al de los acondicionadores de aire portátiles).
• Dado que en el interior del colchón es donde más ácaros hay, póngale una funda anti-ácaros. Existen en el comercio cubre colchones especiales a tal efecto.
• Ponga también una funda antiácaros a la almohada o bien lávela semanalmente.
• Lave la ropa de la cama una vez a la semana con agua a unos 55º C.
• Evite dormir o recostarse en sofás o sillones tapizados.
• rocure que su vivienda y sobre todo su dormitorio, sea fácil de limpiar evitando en lo posible todos aquellos receptáculos que acumulen polvo. Quite del dormitorio la moqueta o alfombra (sobre todo la de pelo largo) y sustitúyala por un suelo fácil de limpiar (linolium). Quite los muñecos de peluche, edredones, colchas, cojines... La almohada y colchón deben ser de material sintético (no plumas o lanas). Las cortinas serán sencillas y fácilmente lavables. Los libros y ropa deben de estar en armarios siempre cerrados.
• La limpieza de la habitación debe hacerla otra persona (no el paciente) diariamente y mediante aspiración cuidadosa (no escobado), ventilando bien la habitación durante las dos horas siguientes. Si es Ud. quien tiene necesariamente que hacerla, utilice una mascarilla de papel, y una aspiradora con filtros HEPA, que evitan que las minúsculas partículas alergénicas del polvo aspiradas, atraviesen el aspirador y queden suspendidas en el aire, lo que puede agravar su enfermedad.
• El polvo de los muebles, ventanas, etc. se quitará con un paño húmedo. No sacudir la ropa de la cama en el dormitorio, hacer un envoltorio y meterla directamente en la lavadora. Si va a habitar una casa que lleva mucho tiempo cerrada (por ejemplo a la vuelta de las vacaciones) es conveniente que ésta sea limpiada y ventilada previamente.
• Si su casa es húmeda (y presumiblemente el contenido de ácaros del polvo doméstico es alto), además de seguir las medidas anteriores puede ser útil el rociar el dormitorio con un aerosol acaricida de ácido tánico.
Advertencias a Alérgicos a Epitelios de Animales
Epitelio de Animales: En las pruebas cutáneas ha podido determinarse que esta Ud. sensibilizado a los epitelios de los animales. En realidad las sustancias que le producen alergia (Alergenos) se encuentran en la saliva (en el caso de los gatos), en la orina (en el caso de los roedores) o en la caspa (perros, caballos, etc.). Estos alergenos procedentes del animal contaminan el interior de la vivienda (aire, ropa, alfombras, polvo doméstico ...) y al ser respirado por Ud. pueden producirle síntomas de rinitis y/o asma. Estas substancias son tan alérgicas que en pacientes muy sensibilizados a veces es necesario que pasen más de cuatro semanas de haber retirado el animal de la casa para que experimenten una clara mejoría. En otras ocasiones a pesar de no tener animales en casa, los síntomas pueden persistir por el contacto indirecto (a través de la ropa de los amigos que tienen animales, animales de los vecinos, etc.). Por tanto, para que mejoren sus síntomas:
• Debe evitar la presencia dentro de la casa de animales domésticos, perros, gatos, hámster, cobayos, etc.
• También idealmente en aquellos lugares donde pase gran parte del día (colegio, trabajo).
• Si no tiene más remedio que ir a alguna casa donde hay animales no olvide aplicarse previamente su medicación contra el asma y no olvide llevar su inhalador broncodilatador.
• Obviamente evite también el penetrar en cuadras, zoológicos, lugares donde se guarden animales, así como centros de equitación.
• Si tiene dudas sobre el grado en que el animal está empeorando su alergia, pruebe a dejar el animal a algún amigo o familiar durante al menos 1-2 meses y ventile la casa. Si pertenece Ud. al 70% de los pacientes que a pesar de todo se niegan a deshacerse de su gato y/o perro, siga las siguientes medidas:
- Procure que el animal no duerma en su habitación (mejor en la terraza o jardín).
- Lave semanalmente a su perro o gato, esto disminuye de una forma bastante efectiva la cantidad de alergenos (consulte con su veterinario para valorar tipo de champú y/o necesidad de medicación tranquilizante previa).
- Quite las alfombras de su vivienda (éstas acumulan muchos alergenos del animal) y ponga un suelo fácilmente lavable (linolium, etc.).
- Mantenga la casa limpia y ventilada sobre todo en invierno, período en que se está más tiempo dentro de la casa.
- Existen en el comercio soluciones de ácido tánico para degradar los antígenos procedentes de los epitelios. Puede aplicarlo en la casa siguiendo las instrucciones del fabricante.
- Si lo que sufre es de un asma moderado-grave, quite el animal de la casa, ya que es muy probable que en ese caso todas estas medidas sean insuficientes.
Mas información
Consultar neumoalergenos